¡importante!
La información de esta sección no debe utilizarse para el autodiagnóstico o el autotratamiento. En casos de empeoramiento del dolor u otras condiciones, solo el médico tratante puede prescribir pruebas de diagnóstico. Para el diagnóstico y tratamiento adecuado, debe consultar a su médico.
Dolor lumbar: causas de aparición, enfermedades que ocurren, diagnóstico y tratamiento.
Casi todo el mundo experimenta dolor lumbar, especialmente después de los 40 años. Una razón es la osteocondrosis: cambios distróficos degenerativos en la columna vertebral. Sin embargo, en muchos casos no explica la naturaleza, severidad y duración del dolor de espalda.
todo tipo de dolor
El dolor de espalda puede ser un síntoma de una enfermedad grave, pero la gran mayoría de los dolores de espalda son benignos. Uno de los principales puntos a tener en cuenta a la hora de diagnosticar el dolor de espalda, especialmente en la zona lumbar, es su duración. En la mayoría de los casos, el dolor muscular puede durar hasta dos semanas y luego desaparecer. El dolor causado por cambios orgánicos en la columna (hernia, artropatía) es de mayor duración y puede irradiarse a las piernas, el perineo y se acompaña de entumecimiento, ardor y piel de gallina.
El dolor por enfermedad cardiovascular, enfermedad de órganos abdominales es más intenso y dura más.
razón posible
Dolor por enfermedad o lesión de la columna
En la mayoría de los casos, el dolor de espalda es causado por una disfunción de las articulaciones intervertebrales.
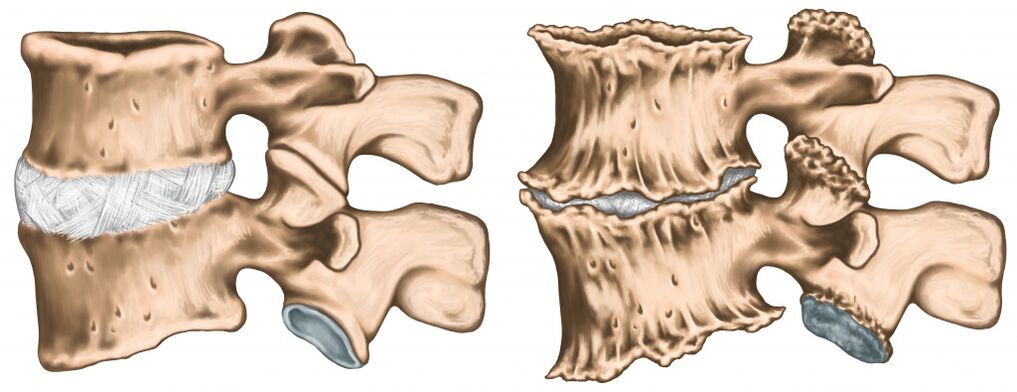
Debido a cambios degenerativos en el disco intervertebral, la distancia entre las vértebras disminuye, lo que resulta en una mayor fricción en las superficies articulares. Esto puede conducir a la subluxación y bloqueo de las articulaciones. Los músculos que rodean la articulación afectada se sobrecargan durante mucho tiempo, lo que agrava el dolor articular.
En la mayoría de los casos, el dolor en los trastornos de la columna es de naturaleza insidiosa, es decir, su intensidad aumenta gradualmente, se intensifica con el ejercicio y disminuye con el reposo. .
En casos severos de osteocondrosis, el dolor puede ser causado por la compresión de las terminaciones nerviosas (raíces vertebrales) durante la formación de una hernia de disco. El dolor punzante o punzante agudo se vuelve persistente con el tiempo, y ocasionalmente se irradia a la pierna con movimientos bruscos, tos y estornudos. El síndrome de dolor suele ir acompañado de entumecimiento, hormigueo y ardor. Síntomas similares se combinan con pérdida de sensibilidad en el área nerviosa afectada, pérdida de reflejos y debilidad muscular.
Las lesiones graves de la columna (fracturas, fracturas y dislocaciones) se acompañan de dolor intenso y requieren una intervención médica urgente.
Si se produce una fractura debido a la compresión del cuerpo vertebral, se denomina fractura por compresión.
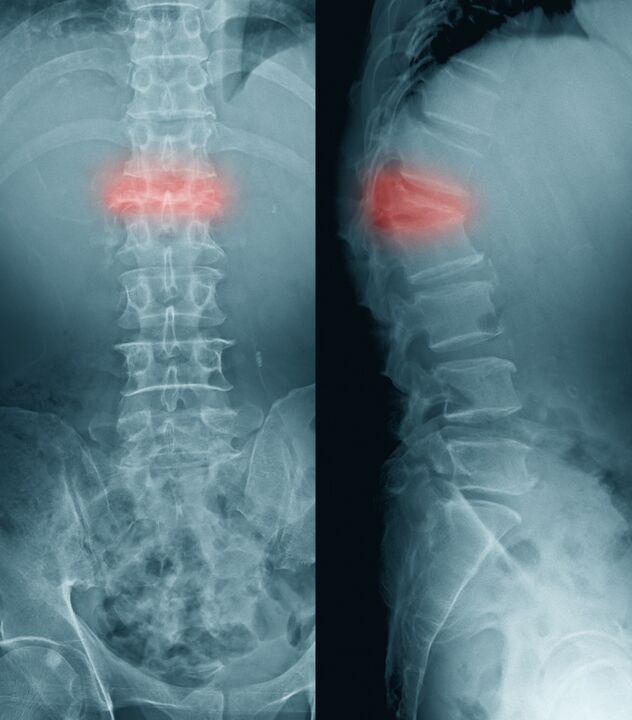
En los adultos mayores, tales fracturas pueden deberse a la osteoporosis, que es más común en las mujeres. Las fracturas por compresión, a veces con una carga externa mínima, resultan del daño a la columna vertebral durante la metástasis de tumores malignos.
Diagnóstico y examen
Al hacer un diagnóstico, los médicos consideran la presencia de síntomas como defectos ortopédicos, alteraciones en la micción o evacuaciones intestinales, dolor que se extiende a las piernas, dolor que no se alivia con analgésicos, debilidad y entumecimiento en las piernas. Para confirmar el diagnóstico, debe ejecutar:
- tomografía computarizada
- RMN
- Hemograma completo Una de las principales pruebas de laboratorio utilizadas para evaluar cuantitativa y cualitativamente todos los tipos de células sanguíneas. Citología que incluye frotis de sangre para calcular el porcentaje de especies de glóbulos blancos y determinar la tasa de sedimentación de eritrocitos.
¿Qué debo hacer cuando tengo dolor?
En el dolor agudo, es necesario garantizar la paz y limitar la carga sobre la columna vertebral.
En presencia de radiculopatía, observar reposo en cama durante dos semanas. Después de la fase aguda, debe volver gradualmente a un estilo de vida activo.
tratar
En primer lugar, el objetivo del tratamiento debe ser aliviar el dolor. Los médicos pueden bloquear el foco de inflamación con inyecciones. El alivio del dolor dura de seis semanas a seis meses. Otra opción es combinar AINE con relajantes musculares. El tratamiento se puede complementar con terapia vitamínica (complejo de vitaminas B), así como con antidepresivos y anticonvulsivos según las indicaciones. Después de eliminar el dolor agudo, según la decisión del médico, se pueden agregar fisioterapia termomagnética, acupuntura manual, masajes y otros tratamientos.
Si el tratamiento conservador resulta ineficaz en unos pocos meses, se busca la neurocirugía. A los 45 años, la descompresión de la médula espinal, la herniectomía y las prótesis de disco suelen producir buenos resultados. En otros casos, se prefieren los bloqueos epidurales y la denervación por radiofrecuencia. Esto no solo elimina rápidamente los síntomas dolorosos, sino que también minimiza el uso de analgésicos.
Dolor muscular
El dolor muscular o miofascial ocurre con mayor frecuencia cuando un músculo está sobrecargado, espasmódico o mínimamente invasivo.
En estos casos, se palpa debajo de la piel un área dolorosa y dura del músculo, y la presión sobre esta área se acompaña de un fuerte impulso de dolor que a veces rebota a otras áreas. A menudo, el dolor se produce con un exceso de trabajo prolongado o una postura poco natural (generalmente asociada con actividades laborales), compresión muscular e hiperextensión debido al transporte de una bolsa o mochila pesada, hipotermia, enfermedad visceral o articular. En este último caso, el impulso de dolor del órgano afectado provoca una tensión protectora en los músculos circundantes.
Diagnóstico y examen
Al hacer un diagnóstico, los médicos realizan un examen externo en busca de antecedentes de desarrollo de dolor y un vínculo con la sobrecarga o la enfermedad de los órganos internos. Para descartar daño a la columna vertebral (osteoporosis, metástasis espinal, espondilitis tuberculosa), haga lo siguiente:
- tomografía computarizada
- RMN
- Ultrasonido para detectar enfermedades de la cavidad abdominal y pelvis menor.
La ausencia de enfermedad grave en la columna vertebral y los órganos internos proporciona la base para un diagnóstico de mialgia o dolor muscular.
¿Qué debo hacer cuando tengo dolor?
Si el síndrome de dolor es causado por espasmos musculares, el primer paso debe ser asegurar el descanso y, si es posible, la relajación.
Los mejores resultados se obtienen en posición supina, preferiblemente sobre un colchón ortopédico.
tratar
La terapia principal es el alivio del dolor y la relajación de los músculos espasmódicos. Esto se logra mediante el uso de relajantes musculares y medicamentos antiinflamatorios no esteroideos. Los anticonvulsivos para reducir la intensidad del dolor y los medicamentos vasculares para mejorar la circulación sanguínea en los músculos pueden complementarse durante el tratamiento, según lo recomiende su médico. El enfoque conservador más efectivo es el bloqueo de inyección local. Una vez que se ha resuelto el dolor agudo, se pueden prescribir vitaminas y bioestimulantes. Los medios no farmacológicos ofrecen importantes beneficios: terapia manual, masaje, acupuntura, fisioterapia, ejercicios de fisioterapia.
dolor psicógeno
A menudo, el dolor psicógeno no es patógeno y no tiene una localización clara. El dolor psicógeno es la respuesta del organismo a una situación estresante ya las emociones negativas que la acompañan. A diferencia del dolor radicular o referido (cuando la localización del dolor no está alineada con el foco de la lesión), el dolor psicógeno cede o desaparece tras la actividad motora.
El dolor psicógeno no excluye una verdadera patología orgánica, e incluso a menudo acompaña a sus manifestaciones.
Diagnóstico y examen
Es difícil determinar la causa y la naturaleza del dolor psicógeno, especialmente en pacientes de edad avanzada. Sin una localización y naturaleza claras, y la presencia de un estado depresivo previo o actual, es posible sospechar un componente psicológico del dolor.
tratar
Elimina el dolor psicógeno activando tu estilo de vida y usando sedantes suaves y antidepresivos prescritos por tu médico.
Otras posibles causas del dolor de espalda
Otras causas de síndromes dolorosos pueden ser procesos infecciosos (espondilitis tuberculosa, herpes), lesiones metastásicas en las vértebras, alteraciones metabólicas (osteoporosis, hiperparatiroidismo), enfermedades vasculares (asociadas a patología vascular) y daños en órganos internos. Todas estas condiciones requieren tratamiento de emergencia.
¿Qué médicos contactar?
Los pacientes con dolor de espalda (si el dolor no es de origen infeccioso o neoplásico) son tratados por médicos generales con neurólogos, algólogos, psicoterapeutas y fisioterapeutas.
















































